Impact du Stress
sur le Sommeil
Mécanismes Neurobiologiques
et implications Cliniques
Introduction
Ce rendez-vous avait pour but de couvrir la problématique complexe des effets du stress sur le sommeil, en regard aux modèles animaux mais également chez l’humain. La problématique est complexe car il y a de nombreuses observations différentes : le stress a pu être associé à une insomnie, une hypersomnie, des altérations du sommeil paradoxal… Des observations semblant contradictoires, observées chez l’humain mais également chez le rongeur, malgré une architecture du sommeil différente, laissant envisager des mécanismes neurobiologiques comparables.
Lors de cette conférence, 5 chercheurs, étudiants et cliniciens, ont présentés leurs travaux : Thierry Gallopin de l’ESPCI de Paris, présente ses travaux mettant en avant les voies corticale influençant le sommeil paradoxal en situation de stress aigu; complété par Alice Descamps étudiante en thèse dans la même équipe. Pierre-Hervé Luppi, de la Sleep Team du CRNL à Lyon, présente les travaux de Justin Malcey, en thèse sous son encadrement, sur les effets d’un stress, chronique cette fois, sur le sommeil et l’activité cérébrale. Pierre-Alexis Geoffroy, médecin psychiatre et chercheur, fait état des connaissances concernant les implications cliniques du stress dans les troubles mentaux. Enfin, Ornela Adjahou, étudiante, présente ses travaux sur le sommeil et les pensées suicidaires chez les étudiants.
Mécanismes neurobiologique du stress et du sommeil
Les travaux présentés montrent tous un impact des différents stress sur le sommeil paradoxal (SP). Cependant, en condition de stress aigu il est observé une diminution de la durée des phases de SP, donc une fragilité de son maintien, prolongée dans le temps. L’équipe de Pierre-Hervé Luppi montre, quant à elle, une forte augmentation des quantité de SP en situation de stress chronique .
Différents effets peuvent donc être observés, différences également observées en clinique chez l’humain. Les études menées sur les rongeurs cherchent à mettre en évidence les voies neurobiologiques impliquées dans ces mécanismes.
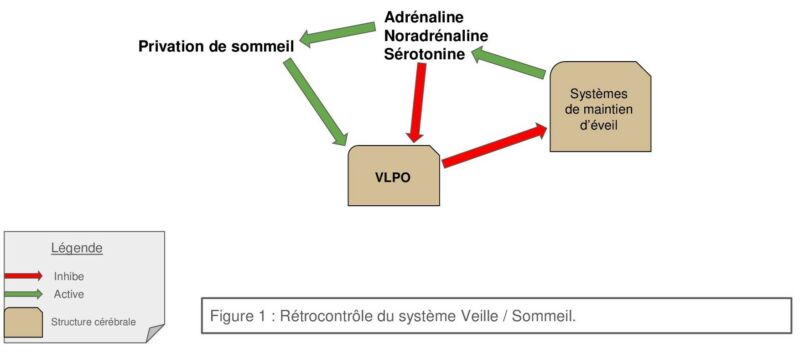
L’équipe de l’ESPCI s’est intéressée au noyau préoptique ventrolatéral (VLPO), une région cérébrale dont les populations de neurones sont activées au cours du sommeil. Notamment, ces neurones sont activés après un rebond de sommeil lors de privations. Ces neurones auraient une action inhibitrice sur les systèmes de maintien de l’éveil permettant l’entrée en sommeil léger (SL). Il a été montré qu’ils sont également inhibés par les neurotransmetteurs de l’éveil (Noradrénaline, acétylcholine et sérotonine) créant ainsi une boucle de régulation dans le VLPO permettant de passer d’un état à l’autre.
Dès lors, quels sont alors les mécanismes impliqués dans la modulation de l’activité de ces neurones ?
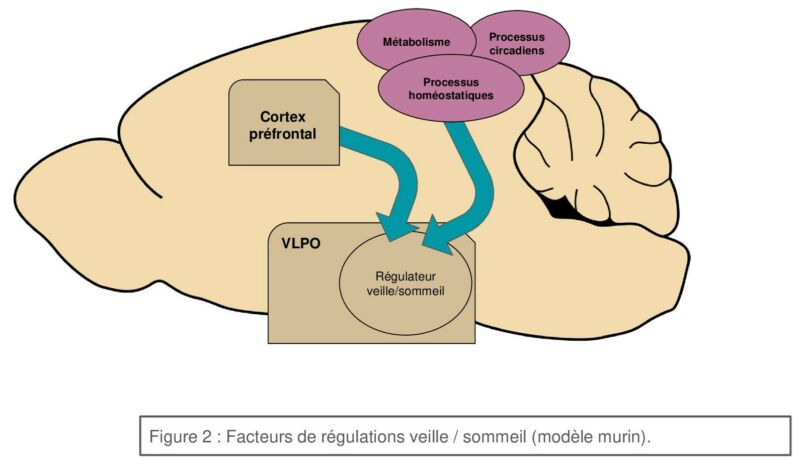
Il est déjà admis que différents processus sont impliqués : le métabolisme (du glucose principalement), des processus circadiens ou encore homéostatiques.
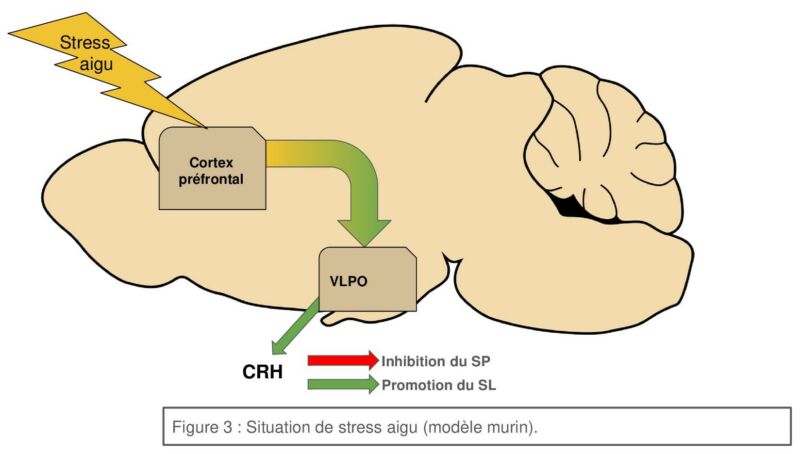
Cependant, des processus de plus haut niveau de traitement peuvent aussi être impliqués, c’est pourquoi l’équipe s’est intéressée aux projections du cortex préfrontal qui est connu pour être impliqué dans le sommeil (et notamment le SP) sur le VLPO. Ainsi, il est mis en évidence que le cortex pré-frontal envoie des projections mono-synaptiques excitatrices sur les neurones promoteurs du SL dans le VLPO. Il est alors observé une diminution sélective de la durée des épisodes de SP, au profit du SL.
Pour aller plus loin, différentes populations de neurones existent dans le VLPO. Les neurones exprimant la corticolibérine (CRH) sont nécessaires et suffisants pour induire la diminution des quantités de SP. Cependant, cette voie n’est recrutée qu’en conditions de stress. La modulation de l’expression du SP pourrait permettre aux individus stressés de rester en SL, qui a un seuil de réveil plus bas que le SP chez les souris (proie), et ainsi profiter du sommeil tout en ayant un état de vigilance plus élevé.
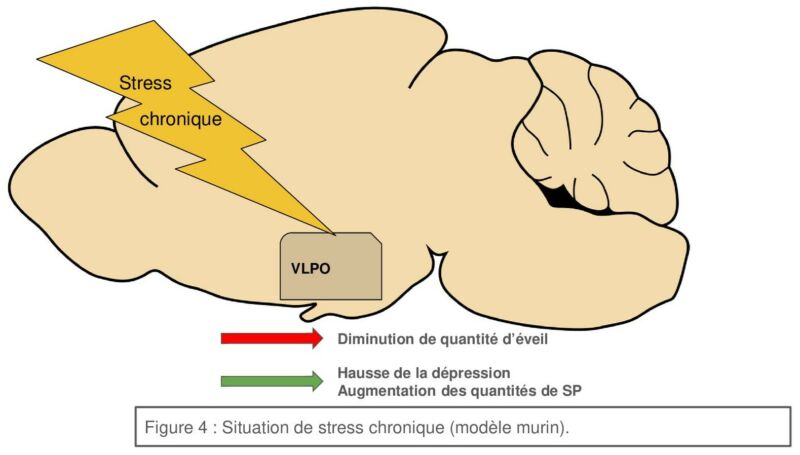
L’équipe de Pierre-Hervé Luppi, s’est au contraire intéressée au stress chronique : les animaux étaient soumis à des stress légers (sept stress utilisés comme une cage penchée, la présence d’odeur de prédateurs ou encore des litières non adaptées). Ces stress étaient infligés de manière imprévisible mais toujours durant l’éveil et ce, pendant trois semaines. Cela a permis la validation d’un modèle murin de dépression : les animaux soumis à ces stress augmentent significativement leurs scores de dépression, déterminés par des tests comportementaux (nidification, nettoyage du pelage…). L’analyse du sommeil de ces individus déprimés montre une augmentation significative des quantité de SP par rapport aux contrôles non stressés, et une diminution de la quantité d’éveil, sans effet sur le SL.
Pour finir, l’analyse neuroanatomique sur cerveau entiers d’un modèle transgénique de souris est en cours, afin de déterminer l’effet du stress chronique sur l’activation neuronale pendant le SP. Une zone en particulier du cerveau est prometteuse : l’habenula latérale, qui a des neurones actifs au cours du SP notamment après stress et qui jouent un rôle essentiel dans la dépression et l’anxiété.
Altérations du sommeil et troubles mentaux liés au stress, chez l’humain
Il est observé que des dérégulations du sommeil, comme l’insomnie, provoque des altérations dans la plasticité cérébrale ainsi que des altérations de l’humeur en induisant notamment une inflammation neuronale, une activation des systèmes de stress, comme vu précédemment, et impact négativement la protection et la progression neuronale.
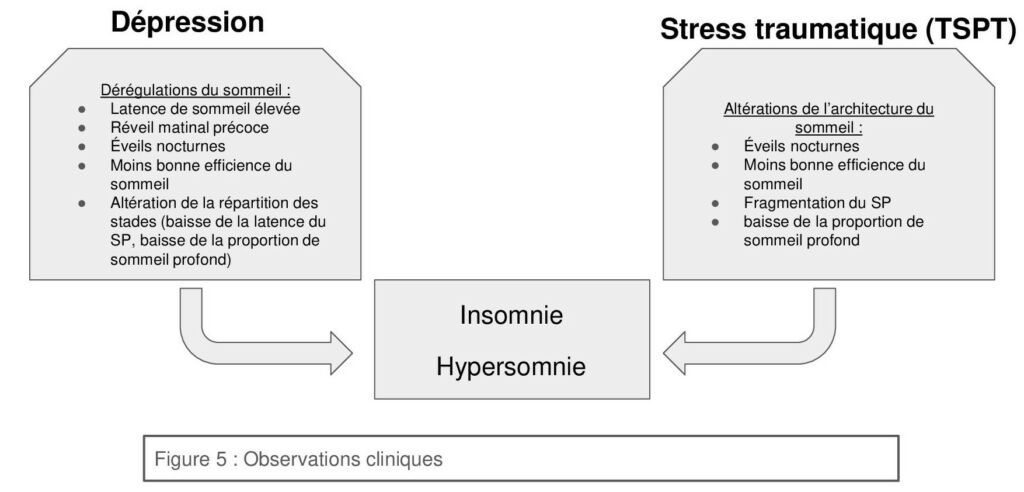
Les observations de cas traumatiques, notamment avec un trouble de stress post-traumatique (TSPT), montrent une forte dérégulation de l’architecture du sommeil : une nette diminution des quantité de sommeil lent profond, et des périodes de SP très fragmentés par de multiples réveils sont observées. Ces stress traumatiques peuvent être déclenchés par une confrontation à sa propre mort de façon imminente : signal traumatique qui active l’amygdale et le système nerveux autonome amorçant le système “fight or flight”. Cette activation dure dans le temps et peut évoluer vers une insomnie chronique induite par le trauma, via ces dérégulations du sommeil observées chez les patients atteints de TSPT.
L’insomnie induite par le trauma est favorisée par un sommeil perturbé en amont. Des cauchemars traumatiques, qui sont retrouvés à tous les stades de sommeil (pas que en SP), majoritairement en milieu et fin de nuit, peuvent y être associés, ainsi que des troubles du comportement nocturne (vocalisations, mouvements), des activations sympathiques et une perte d’atonie musculaire en SP.
Aussi, ces altérations du sommeil prédisent une évolution vers des troubles de l’humeur. L’incidence de dépression augmente avec l’augmentation :
- de la fréquence des insomnies,
- du score PSQI (index de qualité de sommeil de Pittsburgh)
- du score Epworth (échelle de somnolence)
- de la densité des mouvements oculaires rapides en SP.
92% des patients dépressifs expriment des plaintes concernant leur qualité de sommeil. Dans 85% des cas la plainte concerne de l’insomnie et pour 48% de l’hypersomnie : les signes cliniques de la dépression sont très hétérogènes.
Cependant, l’altération de l’architecture du sommeil avec une latence de sommeil élevée, un réveil matinal précoce et des éveils au cours de la nuit pour un temps et une efficience du sommeil réduite sont caractéristiques chez les patients en dépression.
Une altération de la répartition des stades de sommeil est aussi observée avec une diminution de la latence du SP, qui devient prévalent en première partie de nuit avec une augmentation de la densité des mouvements oculaires rapides, ainsi qu’une tendance à la diminution de la durée de sommeil profond.
Dans le cadre des troubles de l’humeur, les plaintes des patients ont une dimension prédictive : dans plus de 87% des cas les patients repèrent des altérations du sommeil avant le début d’un épisode dépressif, et dans plus de 76% des cas avant un épisode de manie. Comprendre ce moment de bascule, appelé syndrome de Chronos, peut permettre d’intervenir au plus tôt auprès des patients pour limiter la progression et comprendre la maladie.
D’autant que chez les patients déprimés, l’insomnie précipite vers des conduites suicidaires dans des phases de désespoir. Il est alors rapporté une altération du contenu onirique dans 80% des cas : des “mauvais rêves” ne réveillant pas le dormeur sont rapportés jusqu’à quatre mois avant la crise suicidaire ; des cauchemars, qui éveille le dormeur, jusqu’à trois mois avant, et environ un quart des patients ont fait des scénarios suicidaires jusqu’à un mois et demi avant la crise. Questionner les patients sur leur contenu onirique et leur qualité de sommeil apparaît ainsi essentiel pour la prévention. D’autant que selon une étude de cohorte chez des étudiants, pour qui le suicide est la deuxième cause de décès, il est reporté une corrélation entre l’augmentation de la fréquence des pensées suicidaires et l’augmentation de la fréquence des troubles du sommeil.
Conclusion
Les recherches ici présentées ont mis en évidence la nature complexe et multidimensionnelle de l’interaction entre le stress et le sommeil. Sur le plan neurobiologique, il est clair que le stress, qu’il soit aigu ou chronique, module l’architecture du sommeil, et plus spécifiquement le sommeil paradoxal, via des circuits neuronaux distincts impliquant des structures telles que le cortex préfrontal qui va pouvoir activer les neurones du VLPO (et plus spécifiquement les neurones CRH) promouvant ainsi le sommeil léger, ou encore l’habenula latérale. Les observations divergentes de diminution et d’augmentation du SP en fonction de la chronicité du stress soulignent la plasticité des mécanismes d’adaptation cérébrale.
Cliniquement, cette dérégulation du sommeil se traduit par des altérations prédictives et concomitantes de divers troubles mentaux, notamment le TSPT et la dépression. Les marqueurs objectifs et subjectifs des troubles du sommeil, incluant la fragmentation du SP, la latence élevée du sommeil, les réveils précoces, et le contenu onirique altéré, émergent comme des indicateurs pertinents. L’identification du “Syndrome de Chronos » et la corrélation entre l’altération du sommeil et les pensées suicidaires chez les populations vulnérables renforcent l’impératif d’une approche diagnostique et thérapeutique intégrant l’évaluation approfondie du sommeil. Ces travaux appellent à des recherches supplémentaires pour affiner la compréhension des mécanismes physiopathologiques sous-jacents et développer des interventions ciblées.
Quentin Ponchon et Samuel Warburton